うつ病ABC
うつ病早わかりガイドです
7.女性のうつ病
女性のうつ病
うつ病は男性に比べ女性に多くみられる病気です。その原因はまだよく分かっていませんが、月経周期や妊娠など、女性特有のホルモンの変動が関係していると考えられています。また、近年は女性の社会進出が著しく仕事上のストレスが増大している一方で、男性優位の価値観もまだ根強く残っており、就職や結婚、出産、子育てなどのライフイベントを通じて女性が会社や家庭から受けるストレスもうつ病を引き起こす要因の一つと考えられます。ここでは女性のうつ病について、ライフステージに沿ってみてみましょう。
思春期の女性のうつ病

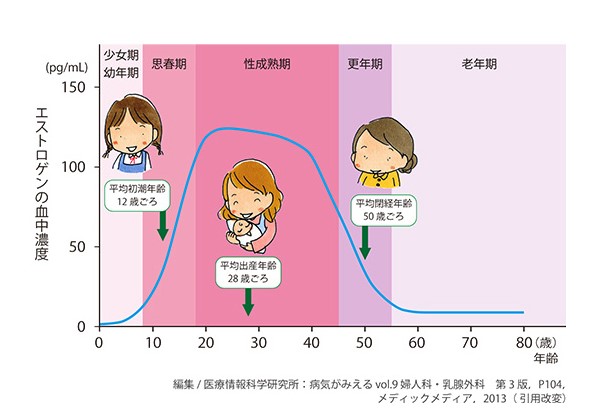
思春期は情緒が不安定になりやすい年代です。女性らしい体に変化するこの時期、初潮とともにエストロゲンと呼ばれる女性ホルモンの分泌量が急激に増加しますが、ホルモンを分泌する卵巣が未成熟なのでホルモンバランスを崩しやすく、それがうつ病発症の一因と考えられています。この時期のうつ病は、気分の落ち込みや意欲の低下だけでなく怒りっぽくなったり、反抗的になったり、暴力的(自傷行為を含む)になったり、ほかの時期のうつ病とは違った症状がみられることもあります。うつ病が不登校や引きこもりの原因になっていることもあり、注意が必要です。心配な場合にはかかりつけの医師や児童相談所、保健所などに相談してみるとよいでしょう。
女性ホルモン(エストロゲン)の変化
また、うつ病とは異なりますが、月経の10日~数日前から腰痛や腹痛、乳房痛、むくみ、便秘、下痢、吐き気などの身体症状やうつ状態、イライラ感、不安感、過眠などの精神症状が出ることがあり、これは「月経前症候群」(PMS)と呼ばれます。ほとんどの方は症状が軽く、月経がはじまると次第に治まっていきますから日常生活に大きな支障を来すことはありません。 一方、1年以上、月経周期ごとに強い精神症状が起きて仕事や生活に影響がある場合、「月経前不快気分障害」(PMDD)と診断されることがあります。これは10代~20代に発症することが多く、PMSと同様の身体症状が現れますが、社会生活に支障を来すほどの強い精神症状が特徴です。月経開始とともに症状が軽くなる点がうつ病*1と異なります。PMDDの原因はまだよくわかっていませんが、閉経すると起こらなくなりますから、性ホルモンの異常が関連している可能性があります。PMSとは違い、PMDDは病気です。治療が可能ですから、「月経が始まれば楽になるから」と我慢せずに婦人科や精神科で相談するようにしましょう。
*1
2013年5月に発表されたアメリカ精神医学会の「精神疾患の分類と診断の手引 改訂第5版」(DSM-5)では、PMDDは「うつ病性障害」(depressive disorders)に含まれています。
妊娠・出産・子育て中のうつ病
妊娠・出産・子育ては女性にとって大きなライフイベントの一つですが、妊娠期や出産後(産褥期)はうつ病にかかりやすい時期でもあります。
妊娠期のうつ病

妊娠期のうつ病有病率(ある時点で病気にかかっている人の割合)は6.5~12.9%*1といわれていますから、8~12人に1人が経験していることになります。妊娠初期に多くみられ、心理社会的要因(社会的サポートが不十分、予期せぬ妊娠、パートナーとの関係性など)が関わっていると考えられています。妊娠期のうつ病は、「産後うつ病」の危険因子と考えられているため、注意が必要です。出産をひかえた大事な時期ですから、簡単なセルフチェックを試してみて、不安や心当たりがある場合にはなるべく早く産婦人科や精神科で相談してみましょう。
*1
Gavin, N.I. et al. : Obstet Gynecol. 106, 1071-1083, 2005
マタニティ・ブルーと産後うつ病
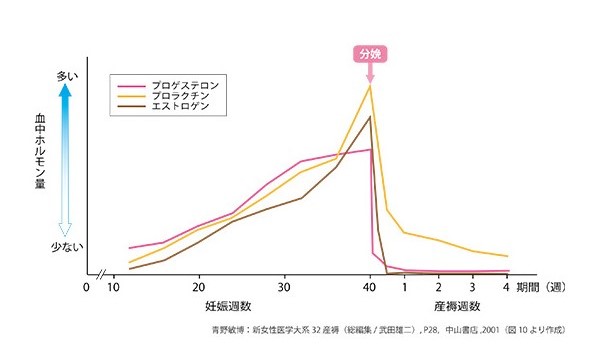
出産後、ホルモンバランスが崩れ、軽い焦燥感、不眠、食欲不振、疲労、頭痛、涙もろいなどのうつ症状がみられるのは「マタニティ・ブルー(ズ)」と呼ばれ、通常1~2週間程度で治まります。しかし「産後うつ病」はより重く、入院が必要になるケースが多いのが特徴です。産後3~6カ月以内に10~20%の方にみられ、その要因には生物学的要因と心理社会的要因が考えられています。 生物学的要因として、ホルモンバランスの大変動があります。妊娠中はエストロゲンやプロゲステロンというホルモンが増加しますが、分娩によってこれらのホルモン量は急激に低下します。また、乳汁の分泌を促進するホルモンであるプロラクチンも、出産直後に一旦減少しますが、その後、授乳によって急激に上昇することが知られており、これら産後の性ホルモンの変動がうつ病と関連していると考えられています。
妊娠中および産褥期の血中女性ホルモンの変動
一方の心理社会的要因としては、出産後の「母親」「育児」などの新たな役割への戸惑いや不安、夫やその他の家族との関係、経済状況、場合によっては出産に至る経緯(望まれる出産だったかどうかなど)などのストレスがあります。
うつ病でもっとも注意が必要なのは自殺ですが、産後うつ病の場合には子どもへの虐待や子どもを道連れにした母子心中に発展してしまう恐れがありますから、早期に発見して治療を開始することが必要です。過去にうつ病になったことがある場合、特に産後うつ病になったことがあると、発症リスクが高まると考えられています。うつ病の既往がある場合には、産婦人科の主治医の先生にもそのことを伝えておきましょう。産後うつ病を早期に発見する方法としては、イギリスで開発された「エディンバラ産後うつ病自己調査票(EPDS)」があります。産後の1カ月検診や新生児訪問時などに実施されている信頼性の高いテストですから、チェックしてみるとよいでしょう。ただし、正確な産後うつ病の診断には精神科を受診する必要があります。テストのスコアに関わらず不安を感じる場合には、産婦人科や精神科で相談してみましょう。

産後うつ病にならないために、子育ての負担や不安を一人で抱え込まずに、周囲のサポートを上手に活用することが大切です。わが国では妊婦が実家近くの産院に移って出産し、産後しばらくの間、実家で過ごす「里帰り出産」の習慣があります。自分の両親に気兼ねなく産後のケアをしてもらえる環境は、特に初めて出産・育児にあたる女性にとって、不安や負担を軽減する効果が期待できます。また、各自治体では乳幼児のショートステイやヘルパー派遣など、さまざまな子育て支援事業が行われています。出産後の母親と赤ちゃんをケアする産後ケア施設も増えてきており、なかには自治体の補助が受けられる地域もあります。お住いの地域の支援制度について調べてみるとよいでしょう。
妊娠中や授乳期の薬物治療
妊娠中や授乳期の薬物治療には特に注意が必要です。妊娠初期(2~4カ月頃)には薬剤による催奇形性(胎児に奇形を引き起こす作用)の可能性や、授乳期には母乳の中に薬剤の成分が入ってしまい、赤ちゃんに影響を与えることがあります。現在、うつ病治療中で妊娠を希望される方は主治医に相談してみましょう。
うつ病の薬物治療に使用される薬には、「抗うつ薬」「非定型抗精神病薬」「抗不安薬」「睡眠導入薬」「気分安定薬」などがあります(詳しくは「治療に用いられる薬」をご参照ください)。薬の使用上の注意などを記した添付文書によると、これらの薬の多くが妊娠中の服用は治療上の利益がリスクを上回る場合としており、服用中は授乳を避けることが記されています。薬物療法を選択するリスクや選択しない場合のリスクについて、うつ病の主治医や産婦人科医とよく相談するようにしましょう。
更年期うつ病

更年期は、卵巣機能の低下が起こる閉経前後(45~55歳くらい)の時期を指します。女性ホルモンであるエストロゲンの分泌が減退することにより、いわゆる「更年期障害」が起こります。更年期障害では、ほてりやのぼせ、めまい、動悸、トイレが近くなる、手足の冷え・しびれ、頭痛、肩こり、腰痛、倦怠感、耳鳴り、目のかすみ、息切れ、食欲不振、腹痛などのさまざまな身体症状が現れるほか、不眠、イライラ感、不安、気分の落ち込み、意欲・集中力の低下などの精神症状も現れます。更年期障害の治療は、分泌が少なくなったエストロゲンを補充するホルモン補充療法が中心となります。

また、この時期は子どもの成長や巣立ち、夫婦関係や介護の問題などで生活が大きく変わりやすいものです。結婚や就職、進学などで子どもが親元を離れ巣立っていくことは喜ばしいことですが、一方で「母親」としての役目が終わってしまったことへの寂しさが喪失感となってうつ状態に陥ることがあります。これは鳥の雛が巣立っていく様子にたとえて「空の巣症候群」と呼ばれます。
自らの体の老化を強く意識してしまったり、老後の生活への不安を感じたり、心身のバランスが崩れてうつ病(「更年期うつ病」と呼ばれます)になりやすい時期でもあります。
更年期障害ではさまざまな症状が現れるので、更年期うつ病と見分けがつきにくいのですが、心の変調を感じ始めたら気軽に婦人科や精神科に相談してみることをお勧めします。

